Tipurile de celule stem

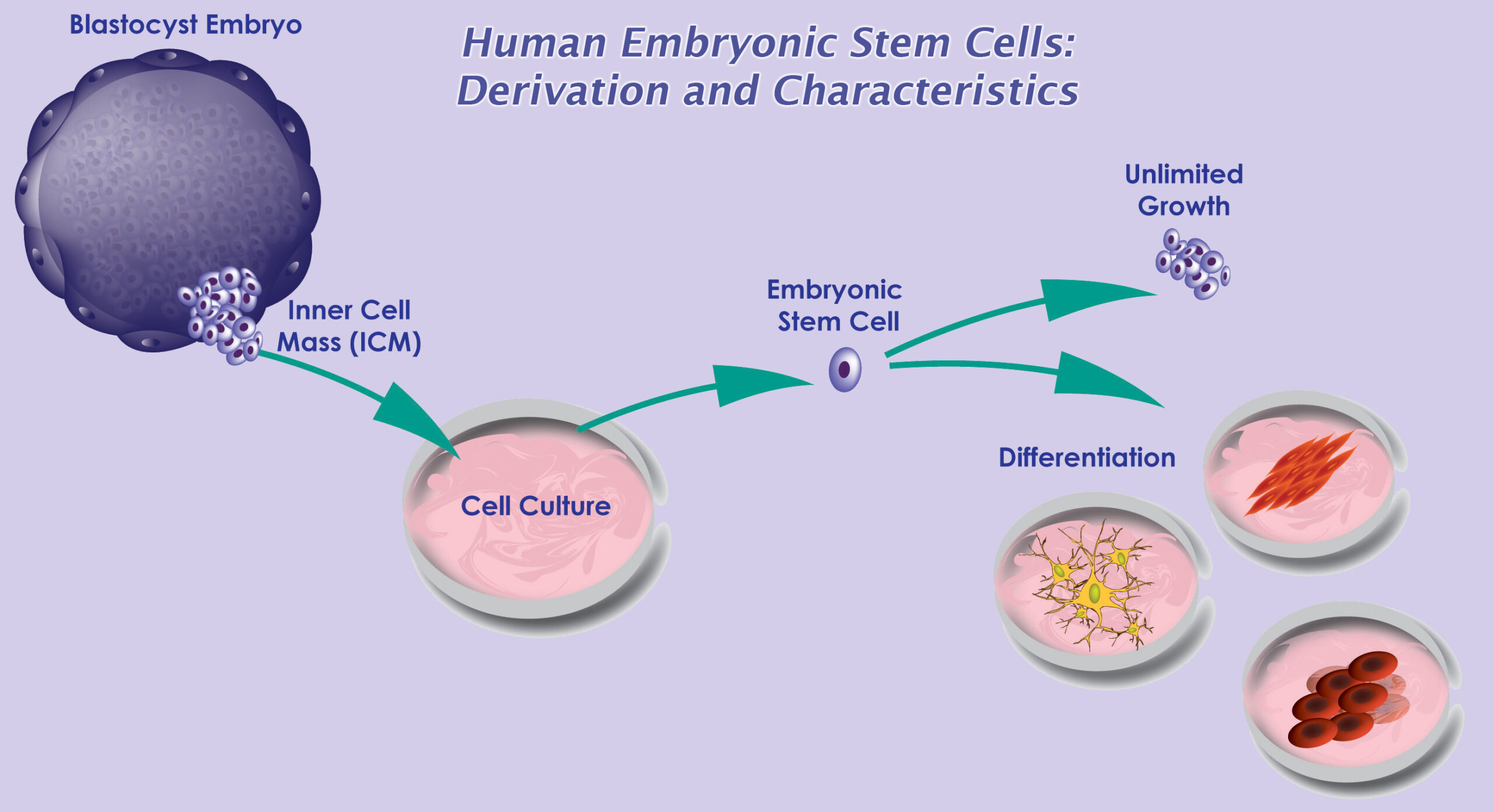
Celule stem embrionare
Cum se dezvolta celulele embrionare în laborator?
Cultivarea celulelor în laborator este cunoscută sub denumirea de cultură celulară. Celulele stem embrionare umane (hESCs) sunt generate prin transferarea celulelor dintr-un embrion, în stadiu de preimplantare, într-un vas de cultură de laborator din plastic, care conține o infuzie de nutrienți cunoscut sub denumirea de mediu de cultură. Celulele se împart și se întind pe suprafața vasului. În protocolul original, suprafața interioară a vasului de cultură era acoperită cu celule embrionare extrase din piele de șoarece, tratate special, astfel încât acestea nu se divizau. Acest strat de acoperire al celulelor era denumit strat de alimentare. Celulele de șoarece de pe fundul vasului de cultură, furnizau celulelor o suprafață lipicioasă la care se puteau atașa. De asemenea, celulele distribuite eliberau substanțele nutritive, în mediul de cultură. În prezent, cercetătorii au conceput modalități de a crește celulele stem embrionare, fără a mai apela la recoltarea celulor embrionare, de la șoareci. Acesta este un progres științific semnificativ diminuându-se astfel, riscul ca virușii sau alte macromolecule din celulele de șoarece, să poată fi transmise celulelor umane.
Procesul de generare, al unei linii de celule stem embrionare, este oarecum ineficient, deoarece liniile nu sunt produse de fiecare dată când celulele din embrionul în stadiu de preimplantare sunt plasate într-un vas de cultură. Cu toate acestea, în cazul în care celulele placate supraviețuiesc, se împart și se multiplică suficient pentru a umple vasul, acestea fiind, ulterior, îndepărtate ușor și placate în mai multe vase de cultură proaspete. Procesul de replantare sau subcultură, a celulelor, se repetă de mai multe ori și pe parcursul mai multor luni. Fiecare ciclu de subcultură al celulelor este denumit evoluție.
Odată ce linia celulară este stabilită, celulele originale produc milioane de celule stem embrionare. Celulele stem embrionare, care au proliferat în cultură celulară timp de șase sau mai multe luni, fără diferențiere, sunt pluripotente și apar normal din punct de vedere genetic, sunt denumite linii de celule stem embrionare.
În orice etapă a procesului, loturile de celule pot fi înghețate și expediate în alte laboratoare pentru o cultură și o experimentare ulterioară.
Celulele stem embrionare sunt obținute din masa celulară internă a blastocistului, o bilă cu celule în principal goale, care, la om, se formează la trei până la cinci zile după ce o celulă de ou este fertilizată de un spermatozoid. Un blastocist uman este de aproximativ dimensiunea punctului deasupra acestui “i”.
În dezvoltarea normală, celulele din interiorul celulei de baza vor da naștere celulelor mai specializate, care dau naștere întregului corp – tuturor țesuturilor și organelor noastre. Cu toate acestea, atunci când oamenii de știință extrag masa internă a celulelor și cresc aceste celule, în condiții speciale de laborator, ele păstrează proprietățile celulelor stem embrionare.
Celulele stem embrionare sunt pluripotente, ceea ce înseamnă că ele pot da naștere la fiecare tip de celulă în corpul complet format, dar nu și la placentă și la cordonul ombilical. Aceste celule sunt incredibil de valoroase, deoarece oferă o resursă regenerabilă, pentru studierea dezvoltării normale și a bolilor și pentru testarea medicamentelor cât și a altor terapii. Celulele stem embrionare umane au fost obținute în principal din blastociste, create prin fertilizare în vitro (IVF) pentru reproducerea asistată, care nu mai erau necesare.
Dacă oamenii de știință pot direcționa în mod fiabil diferențierea celulelor stem embrionare în tipuri de celule specifice, ei pot fi capabili să folosească celulele diferențiate rezultate, pentru a trata anumite boli în viitor. Bolile care ar putea fi tratate prin transplantul de celule generate de celulele stem embrionare umane includ diabetul, leziunile traumatice ale măduvei spinării, distrofia musculară a Duchenne, bolile cardiace și pierderea vederii și a auzului.
Celule stem specifice
Celulele stem specifice celulelor (denumite și celule stem somatice sau adulte) sunt mai specializate decât celulele stem embrionare. În mod tipic, aceste celule stem pot genera diferite tipuri de celule, pentru țesutul sau organul în care trăiesc.
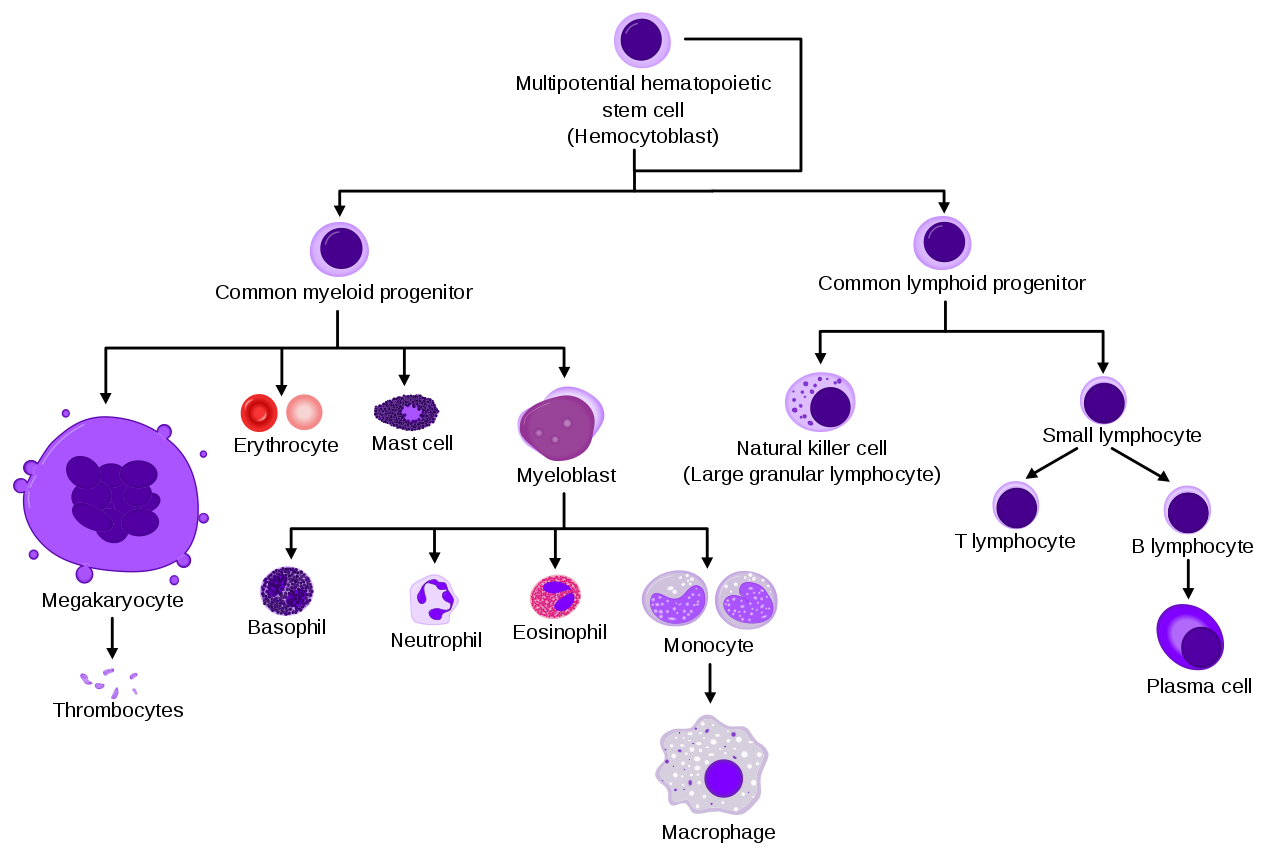
De exemplu, celulele stem care formează sânge (sau hematopoietice), din măduva osoasă, pot determina creșterea globulelor roșii, a globulelor albe și a trombocitelor.
Cu toate acestea, celulele stem care formează sânge nu generează celule hepatice, pulmonare sau cerebrale, iar celulele stem din alte țesuturi și organe nu generează celule roșii, albe sau trombocite.
Unele țesuturi și organe din corpul dvs. conțin ascunzători mici de celule stem, specifice țesutului. Sarcina lor este să înlocuiască celulele din țesutul respectiv, care se pierd în viața obișnuită sau sunt vătămate, cum ar fi cele din piele, sânge și interiorul intestinului.
Celulele stem specifice țesutului pot fi greu de găsit în organismul uman și nu par să se reînnoiască în cultură, la fel de ușor ca celulele stem embrionare. Cu toate acestea, studiul acestor celule a crescut nivelul nostru de informatii generale, despre dezvoltarea normală, ce schimbări apar în procesul de îmbătrânire și ce se întâmplă cu rănile și bolile.
Celule stem hematopoietice
Celulele stem hematopoietice (HSC) sunt celule stem care dau naștere la alte celule sanguine. Acest proces se numește hematopoieză. Acest proces are loc în măduva osoasă roșie, în centrul majorității oaselor. În dezvoltarea embrionară, măduva osoasă roșie este derivată din stratul embrionului numit mesoderm.
Hematopoieza este procesul prin care se produc toate celulele sanguine mature. Ele au rolul să echilibreze nevoile enorme de producție (mai mult de 500 de miliarde de celule sanguine sunt produse în fiecare zi) având nevoie să regleze, cu precizie, numărul fiecărui tip de celule din sânge, în circulație. La vertebrate, marea majoritate a hematopoiezei are loc în măduva osoasă și derivă dintr-un număr limitat de celule stem hematopoietice (HSC) care sunt multipotente și capabile de auto-reînnoire extensivă.
LOCAȚIE
HSCs se găsesc în măduva osoasă a adulților, în special în pelvis, femur și stern. Acestea se găsesc, de asemenea, în sângele ombilical și, în număr mic, în sângele periferic.
Celulele stem și progenitoare pot fi luate din pelvis, la creasta iliacă, folosind un ac și o seringă.
Celulele pot fi îndepărtate ca lichide (pentru a efectua un frotiu pentru a urmări morfologia celulară) sau pot fi îndepărtate printr-o biopsie de bază (pentru a menține arhitectura sau relația celulelor una cu cealaltă și respectiv, cu osul).
Pentru a recolta celule stem din sângele periferic circulant, donatorii de sânge sunt injectați cu citokină, cum ar fi factorul de stimulare al coloniilor de granulocite (G-CSF), care determină celulele să părăsească măduva osoasă și să circule în vasele de sânge. În embriologia mamiferelor, primele HSCs definitive sunt detectate în AGM (aorta-gonad-mesonefros) și apoi expandate masiv în ficatul fetal, înainte de colonizarea măduvei osoase preliminare nașterii.
Celule hematopoietice din cordonul ombilical
De asemenea, celule hematopoietice tinere pot fi recoltate la naștere, din sângele cordonului ombilical, crioprezervate, pentru o utilizare la nevoie. Acestea sunt folosite cu succes în terapii de peste 20 de ani, depășind în 2005 numărul transplanturilor cu grefă de măduvă osoasă, în cazul tratării copiilor.
Celulele stem mezenchimale
Celulele stem mezenchimale sunt celule stromale multipotetice, care se pot diferenția într-o varietate de tipuri de celule, incluzând osteoblastele (celulele osoase), condrocitele (celulele cartilajelor), miociturile (celulele musculare) și adipocitele (celulele grase care dau naștere țesutului adipos din măduvă). MSC au o mare capacitate de auto-reînnoire, menținând în același timp multipotența lor.
Dincolo de aceasta, există puține lucruri care pot fi definite definitiv. Testul standard pentru confirmarea multipotenței este diferențierea celulelor în osteoblaste, adipocite și condrocite, precum și în miococi și neuroni.
MSC s-au văzut chiar diferențiate în celule asemeni neuronilor, dar există o îndoială îndelungată dacă neuronii derivați din MSC sunt funcționali
Țesut adipos
Celulele molare
Lichid amniotic
Măduvă osoasă
Mădua osoasă a fost sursa inițială de MSC și este încă una frecvent utilizată. Aceste celule stem, din măduva osoasă, nu contribuie la formarea de celule sanguine și, prin urmare, nu exprimă markerul de celule stem hematopoietice CD34. Acestea sunt uneori denumite celule stem din măduvă osoasă.
Celule din cordonul ombilical
Cel mai tânăr și cel mai primitiv MSC poate fi obținut din țesutul cordonului ombilical, și anume gelatina Wharton și sângele din cordonul ombilical. Cu toate acestea MSCs se găsesc într-o concentrație mult mai mare în gelatina Wharton, comparativ cu sângele din cordonul ombilical, care este o sursă bogată de celule stem hematopoietice. Cordonul ombilical este disponibil după naștere. În mod normal, acesta este aruncat, dar părinții pot alege recoltarea și criogenarea acestora. Celulele MSC sunt o sursă utilă pentru aplicații clinice, datorită proprietăților lor.
Celule progenitoare endoteliale
Celule progenitoare endoteliale
Celulele progenitoare, care sunt capabile să se diferențieze în celule endoteliale funcționale și să susțină vasculogeneza sunt, în general, numite celule progenitoare endoteliale (EPC). Populații de celule distincte au fost izolate și numite EPCs. Aceste populații de celule s-au dovedit ulterior, a îmbunătăți funcția vasculară, prin două mecanisme principale (i) încorporarea reală în endoteliul rănit, cu formarea unui vas de sânge funcțional (inoculare) și / sau (ii) secreția locală de factori proangiogenici cu efect paracrinal, asupra celulelor care formează vasul. Având în vedere potențialul unei astfel de celule progenitoare, de a trata o varietate de afecțiuni, multe studii în ultimii 15 ani au vizat izolarea și caracterizarea acestora. EPC-urile au fost, de asemenea, studiate ca biomarkeri pentru bolile cardiovasculare și au fost propuse ca o terapie pe bază de celule puternice, pentru capacitatea lor de a stimula repararea vasculară, în condiții fiziologice și patologice.
Celule progenitoare endoteliale (sau EPC) este un termen care a fost aplicat la mai multe tipuri diferite de celule, care joacă roluri în regenerarea stratului interior endotelial al vaselor de sânge. Celulele endoteliale, aflate în exces, sunt un subtip EPC angajat în formarea celulelor endoteliale. În ciuda istoriei și a controverselor, CPE, în toate formele sale, rămâne o țintă promițătoare a cercetării în medicina regenerativă.
Celule stem endoteliale
Celulele stem endoteliale (ESC) sunt unul dintre cele trei tipuri de celule stem, din măduva osoasă. Acestea sunt multipotente, având capacitatea de a da naștere la mai multe tipuri de celule, în timp ce o celulă pluripotentă poate genera toate tipurile. CES au proprietățile caracteristice ale unei celule stem: auto-reînnoirea și diferențierea. Aceste celule stem-mamă, ESC, dau naștere celulelor progenitoare, care sunt celule stem intermediare și care își pierd din potență. Celulele stem progenitoare sunt angajate să se diferențieze de-a lungul unei căi de dezvoltare a celulelor. CES vor produce în cele din urmă celule endoteliale (EC), care creează endoteliul, cu pereți subțiri, care traseaza suprafața interioară a vaselor de sânge și a vaselor limfatice.
S-au crezut mai întâi că CE s-au ivit din țesuturile extraembrionice, deoarece s-au observat vase de sânge, în embrionii pentru păsări și mamifere. Cu toate acestea, după analiza histologică, s-a observat că CE s-au aflat în embrion. Acest lucru înseamnă că vasele de sânge provin dintr-o sursă intraembrionică, mesodermul.
ECS, derivate din celulele stem, sunt începutul vasculogenezei. Vasculogeneza este noua producție, a unei rețele vasculare, de la celulele progenitoare mezodermice. Acest lucru se poate deosebi de angiogeneza, care este crearea de capilare noi de la vase care există deja, prin procesul de divizare sau germinare. Acest lucru poate apărea “in vitro” în corpurile embrioloide (EB), derivate din celulele stem embrionare; acest proces în EB este similar cu vasculogeneza “in vitro”. Factorii importanți de semnalizare pentru vasculogeneză sunt TGF-β, BMP4 și VEGF, toate promovând celule stem pluripotente care se diferențiază în mezoderm, celule progenitoare endoteliale și apoi în endoteliu matur.
Este bine stabilit faptul că, semnalarea factorului de creștere, asemănător insulinei (IGF), este importantă pentru răspunsurile celulare, cum ar fi mitogeneza, creșterea celulelor, proliferarea, angiogeneza și diferențierea. IGF1 și IGF2 cresc producția de EC în EB. O metodă pe care IGF o folosește, pentru a crește vasculogeneza, este creșterea în reglarea VEGF. Nu numai că VEGF este critic pentru celulele mezoderme pentru a deveni un CE, dar și pentru EPC-uri să se diferențieze în endoteliu matur. Înțelegerea acestui proces poate duce la cercetări suplimentare în domeniul regenerării vasculare.
Celule endoteliale din cordonul ombilical
Celule endoteliale tinere pot fi izolate din cordonul ombilical, unde acestea se regăsesc în vene și artere. Există deja numeroase studii clinice în care acestea sunt folosite în diverse aplicații terapeutice, în special pentru formarea de noi vase de sânge la nivelul organelor ischemice, precum mușchi cardiac, afectări cerebrale sau vătămări ale pielii. Pentru a putea fi utilizate, acestea trebuie să fie recoltate la naștere, izolate și criogenate.
Celule stem pluripotente induse
Tulpinile de celule pluripotente induse (iPS) sunt celule care au fost proiectate în laborator, prin transformarea celulelor specifice țesutului, cum ar fi celulele pielii, în celule care se comportă ca celulele stem embrionare. Celulele IPS sunt instrumente esențiale pentru a ajuta oamenii de știință să învețe mai multe despre dezvoltarea normală și despre debutul și progresul bolii și sunt, de asemenea, utile pentru dezvoltarea și testarea noilor medicamente și terapii.
În timp ce celulele iPS împărtășesc multe dintre aceleași caracteristici ale celulelor stem embrionare, inclusiv capacitatea de a da naștere la toate tipurile de celule din organism, acestea nu sunt exact la fel.
Oamenii de știință explorează ce sunt aceste diferențe și ce înseamnă ele. Pentru un singur lucru, primele celule iPS au fost produse prin utilizarea de viruși pentru a introduce copii suplimentare ale genelor în celule specifice țesutului.
Cercetătorii experimentează numeroase modalități alternative de a crea celule iPS, astfel încât acestea să poată fi folosite ca sursă de celule sau țesuturi pentru tratamente medicale.
Celulele stem pluripotente induse (cunoscute și sub numele de celule iPS sau iPSC) sunt un tip de celule stem pluripotente care poate fi generat direct de la celulele adulte. Tehnologia iPSC a fost descoperita de Shinya Yamanaka din Kyoto, Japonia, care a arătat în 2006, că introducerea a patru gene specifice care codifică factorii de transcripție, ar putea transforma celulele adulte în celule stem pluripotente. El a primit Premiul Nobel 2012, împreună cu Sir John Gurdon, “pentru descoperirea faptului că celulele mature pot fi reprogramate pentru a deveni pluripotente”.
Celulele stem pluripotente promit foarte mult în domeniul medicinii regenerative. Deoarece se pot propaga pe termen nedefinit, precum și dau naștere la orice alt tip de celule din organism (cum ar fi celulele neuronale, inimii, pancreatice și hepatice), ele reprezintă o singură sursă de celule, care ar putea fi folosite pentru a înlocui cele pierdute sau bolnave.
Cel mai cunoscut tip de celule stem pluripotente este celula embrionară. Cu toate acestea, deoarece generarea de celule stem embrionare implică distrugerea (sau cel puțin manipularea) embrionului în stadiu de pre-implantare, au existat multe controverse în jurul utilizării acestora. Mai mult, deoarece celulele stem embrionare nu pot fi derivate decât din embrioni, până acum nu a fost posibil să se creeze linii de celule stem embrionare, compatibile cu pacienții.
Deoarece iPSC-urile pot fi derivate direct din țesuturile adulte, ele nu doar înlocuiesc necesitatea embrionilor, ci pot fi făcute într-o manieră compatibilă cu pacienții, ceea ce înseamnă că, fiecare individ ar putea avea propria lor linie de celule stem pluripotente. Aceste livrări nelimitate de celule autologe ar putea fi folosite pentru a genera transplanturi, fără riscul respingerii imune. În timp ce tehnologia iPSC nu a avansat încă într-o etapă în care transplanturile terapeutice să fie considerate sigure, iPSC-urile sunt ușor folosite, în eforturile personalizate de descoperire a medicamentelor și în înțelegerea bazei specifice a bolii.